2024 Autor: Josephine Shorter | [email protected]. Naposledy změněno: 2023-12-16 21:43
Tubulární rentgen GHA: klady a zápory

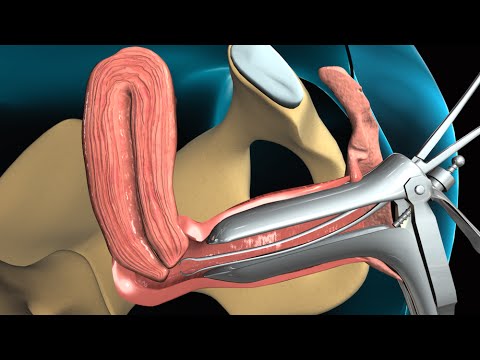
RTG HSG (rentgenová hysterosalpingografie, RG-HSG) je diagnostická technika určená k hodnocení stavu ženských pohlavních orgánů. Podstatou studie je, že do děložní dutiny je zaveden katétr, kterým je dodáván kontrastní prostředek. To je to, co bude vidět během série rentgenových snímků. Poté, co je rovnoměrně rozložen na dělohu a přívěsky, lékař „prosvítá“orgány pomocí rentgenového přístroje. Snímky jasně ukazují vejcovody a dělohu.
Pomocí tohoto postupu je možné detekovat takové patologie pohlavních orgánů, jako je obstrukce vejcovodů, endometriotické výrůstky v děloze, strukturální anomálie atd. Tato metoda se často doporučuje u žen trpících neplodností, protože tyto faktory nejčastěji vedou k tomu, že pacientky nemohou otěhotnět.
Proceduru je možné provádět jak v ambulanci, tak v nemocnicích gynekologických oddělení. Hlavní podmínkou jeho implementace je přítomnost rentgenového přístroje a odborníka, který na něm může pracovat.
Obsah:
- GHA a ultrazvuk jsou totéž?
- Co je lepší: rentgen nebo GHA?
- Indikace pro GHA
- Kontraindikace vůči GHA
- Příprava na postup
- Jak probíhá GHA?
- Jaké kontrastní činidlo se používá pro GHA?
- Důsledky a komplikace GHA
- Hodnocení výsledků
- Nevýhody GHA
- Výhody GHA
Během hysterosalpingografie je žena na gynekologickém křesle. Poté, co lékař injikuje kontrastní látku do děložní dutiny, je nutné nějakou dobu vydržet. To umožní rovnoměrné rozdělení tekutiny po vnitřních genitáliích. Poté se pořídí jedna nebo více fotografií k vyhodnocení výsledku.
Pokud žena nemá žádné patologie, pak děloha vypadá jako trojúhelník pravidelného tvaru a trubky mají klenutý tvar. Za přítomnosti onemocnění se obraz mění: je možné detekovat novotvary (polypy, fibroidy), septa, adheze atd. Pokud má žena obstrukci vejcovodů, kontrastní látka bude nerovnoměrně rozložena a překážky v její cestě budou jasně vizualizovány.
Postup nevyžaduje zavedení anestézie, protože nezpůsobuje bolest. Pokud má však žena vysokou prahovou hodnotu pro citlivost na bolest, je pro ni indikována lokální anestézie.
GHA a ultrazvuk jsou totéž?

GHA a ultrazvuk jsou dva různé postupy. Ultrazvukové vyšetření zahrnuje kontrolu vnitřních orgánů pacienta a detekci možné patologie změnou jejich struktury a hustoty. Obraz se zobrazí na monitoru. K provedení ultrazvukového skenování není nutné provádět žádné další procedury. Stačí pouze namazat pohledový povrch speciálním gelem.
GHA zahrnuje zavedení kontrastní tekutiny do dělohy. Po jeho distribuci lékař pořídí sérii snímků pomocí rentgenového přístroje (je však možné vyšetřit vnitřní orgány na ultrazvukovém přístroji). Zavedení kontrastní látky činí studii informativní. Lékař navíc může diagnostikovat obstrukci vejcovodů, kterou nelze provést během rutinního ultrazvukového vyšetření.
Protože pro GHA lze použít dvě zařízení: rentgenové a ultrazvukové, je rozdíl v průběhu diagnostiky. Pokud jsou snímky pořízeny rentgenovým zařízením, postup se nazývá rentgenová hysterosalpingografie. Pokud se k provedení studie použije ultrazvukový přístroj, tato technika se nazývá „echohysterosalpingografie“. Vzhledem k podobnosti názvu se mnoho lidí domnívá, že tyto postupy jsou identické, ve skutečnosti se jejich podstata a diagnostická hodnota liší.
Co je lepší: rentgen nebo GHA?

Standardní rentgenové vyšetření neodhalí obstrukci vejcovodů ani jiné patologie pánevních orgánů, proto se k tomuto účelu nikdy nepoužívá. GHA je naopak metodou volby pro podezření na obstrukci vejcovodů, polypů endometria, myomů dělohy, endometriózy a dalších patologických stavů ženského reprodukčního systému. Proto je GHA rozhodně lepší než rentgenové záření.
Je však třeba si uvědomit, že GHA se provádí buď pomocí rentgenového přístroje, nebo pomocí ultrazvukového diagnostického přístroje. Vnitřní genitální orgány ženy se na nich stanou viditelnými po zavedení speciálního kontrastního činidla do dělohy a vejcovodů. Mnoho odborníků používá termín „rentgen“k označení postupu při vyšetřování vejcovodů na rentgenovém přístroji a termín „GHA“k provedení studie na ultrazvuku. Pokud vezmeme v úvahu problém z tohoto hlediska, pak bude GHA lepší než rentgenové záření.
Faktem je, že Echo-GHA má oproti GHA následující výhody:
- Žena nebude muset používat antikoncepční metody, které ji chrání před těhotenstvím, pokud jí byl předepsán ultrazvuk GHA.
- Neexistují žádné kontraindikace pro početí dítěte v měsíci, kdy byla provedena Echo-GHA.
- Během a po zákroku neexistuje riziko alergické reakce na kontrastní látku, která obsahuje jód.
- Tělo pacienta nebude rentgenovým paprskem ozářeno. To navíc negativně ovlivňuje počet vajíček ve vaječníkových folikulech (ovariální rezerva).
Indikace pro GHA

GHA vejcovodů provádějí gynekologové a gynekologové-onkologové.
Indikace pro jmenování postupu jsou následující:
- Tubální neplodnost;
- Adheze pánevních orgánů;
- Anomálie ve vývoji reprodukčních orgánů;
- Sexuální infantilismus;
- Fibrom dělohy, který se nachází v jeho submukózní vrstvě;
- Rakovina endometria;
- Endometriotické výrůstky v děložní dutině;
- Polypy;
- Hyperplazie endometria.
Hysterosalpingografie je metoda, která potvrdí, že žena má patologii vejcovodů nebo dělohy, ale ne vždy umožňuje posoudit závažnost onemocnění a jeho povahu. Pokud se obrátíte na statistiky, pak v 98% případů je možné identifikovat existující porušení, ale správná diagnóza je získána pouze v 35% případů.
Kontraindikace vůči GHA

Může se stát, že rentgenová hysterosalpingografie nebude vždy provedena.
Existují určité kontraindikace postupu, včetně:
- Nesnášenlivost jodových přípravků. Tato kontraindikace je způsobena skutečností, že složení kontrastní látky, která se vstřikuje do děložní dutiny, obsahuje jód.
- Zánět vaječníků, dělohy, přívěsků.
- Kolpitida, cervicitida, bartholinitida.
- Akutní infekční onemocnění těla, například akutní infekce dýchacích cest, ARVI, chřipka, tonzilitida, sinusitida atd.
- Porucha srážení krve.
- Srdeční choroba.
- Selhání ledvin
- Těžké porušení v játrech.
- Patologie štítné žlázy.
- Těhotenství. Před provedením procedury je těhotenský test povinný.
- Menstruační krvácení.
- Laktace.
- Zvýšená ESR a leukocytóza.
Příprava na postup

Příprava na postup je jednoduchá, ale nezbytnou podmínkou je implementace doporučení lékaře. Jinak můžete poškodit své vlastní tělo.
Aby se žena mohla správně připravit na hysterosalpingografii, musí dodržovat následující pravidla:
- 1–2 dny před navrhovanou studií se musíte vzdát intimity.
- 7 dní před zákrokem se nepoužívejte na intimní hygienu vloženou do pochvy.
- 7 dní před zahájením studie je zakázáno používat k léčbě vaginální tablety, čípky a masti.
- 2-3 dny před studií musíte změnit stravu a přestat jíst potraviny, které provokují nadměrnou tvorbu plynů. To platí pro zelí, luštěniny, chléb, mléčné nápoje, sodovou vodu.
- 7 dní před zákrokem byste měli přestat používat tampony.
- Po skončení dalšího období by partneři měli používat kondom, aby zabránili početí.
Stejně důležité je podstoupit vysoce kvalitní vyšetření před provedením GGS. To nutně zahrnuje dodání následujících testů:
- UAC.
- OAM.
- NÁDRŽ.
- Krevní test na syfilis, HIV, hepatitidu.
- Nátěr z pochvy a z děložního čípku.
Než půjdete na proceduru, musíte odstranit všechny vlasy z vnějších pohlavních orgánů, důkladně je umyjte. Močový měchýř a střeva by měla být prázdná. Pokud nebylo možné jít na toaletu, je třeba udělat klystýr. Postup by měl být prováděn na prázdný žaludek.
Pokud jde o samopodání léků proti bolesti, je zakázáno užívat drogy bez konzultace s lékařem. Podle předpisu lékaře bude možné vypít antispazmodikum, například No-shpu, 30 minut před GHA.
Jaký je časový rámec pro GHA?
Hysterosalpingografie se nejčastěji provádí do 2 týdnů po další menstruaci. To je způsobeno skutečností, že během tohoto období má sliznice dělohy malou tloušťku, což znamená, že neblokuje vstup do vejcovodů.
I když v závislosti na účelu prováděné studie jej lze jmenovat jindy. K posouzení průchodnosti vejcovodů se provádí ve druhé polovině menstruačního cyklu. Pokud existuje podezření na vnitřní endometriózu, doporučuje se provést HGS ve dnech 7-8 cyklu. Fibroidy v submukózní vrstvě dělohy lze detekovat kdykoli, ale pouze v případě, že žena nemá menstruaci.
Jak probíhá GHA?

Pokud je ordinace lékaře vybavena speciálním rentgenovým křeslem, je na něm usazena žena. Pokud takové křeslo neexistuje, bude pacientka sedět na obyčejném gynekologickém křesle a bude jí přinesen rentgenový přístroj.
Po ošetření vnějších pohlavních orgánů antiseptickým složením lékař vloží zrcadla do pochvy a otře vaginální stěny, nejprve suchou vatou a poté zvlhčí roztokem alkoholu. Dalším krokem je zavedení trubice s fixací do cervikálního kanálu. Trubka je zajištěna kleštěmi na kulky. Po dokončení této manipulace jsou zrcátka odstraněna. Kontrastní látka je dodávána trubičkou injekční stříkačkou, kterou je třeba nejprve zahřát na přibližně tělesnou teplotu ženy (až 37 ° C).
Když je kontrastní látka rovnoměrně rozložena v děložní dutině a vejcovodech, lékař začne fotografovat. Lékař zpravidla během procedury pořídí 4 až 6 snímků. Nejprve se zaznamená stav dělohy (její úleva). Poté se do dutiny zavedou další 4 ml kontrastní látky, což umožňuje jasnější vizualizaci příloh. Pokud tento objem kapaliny nestačí, vstříkněte tolik, kolik je třeba.
Po pořízení všech snímků je pacient položen na gauč a ponechán ve vodorovné poloze další hodinu. Tekutina zavedená během procedury je absorbována do krevního řečiště a vylučována z těla játry a ledvinami.
Jaké kontrastní činidlo se používá pro GHA?

Pro postup je znázorněno zavedení kontrastní tekutiny, která má schopnost zpožďovat rentgenové paprsky. Jedná se o léky, jako jsou:
- Kardiotrust. Je to kontrastní látka, která může obsahovat 50% a 30% jódu.
- Urotrast, Triombrast a Verografin. Jedná se o tři analogy patřící do skupiny rentgenopropustných látek, které mohou obsahovat 60% a 76% jódu.
Zajímavé je, že poprvé se o hysterosalpingografii pokusil Lugolovo řešení v roce 1909. Ale kvůli podráždění peritoneální dutiny a dělohy byl tento pokus neúspěšný. O rok později byl roztok Lugol nahrazen bismutovou pastou a poté argyrolem a collargolem. Použitím těchto látek však nebylo možné dosáhnout požadovaného účinku. Kromě toho všechny zahrnovaly zánětlivé procesy pobřišnice.
Teprve v roce 1925 vědec Heuser poprvé použil lipiodol (přípravek obsahující jód) pro hysterosalpingografii. Tato látka umožňovala dobře vizualizovat stav dělohy a vejcovodů a také nepoškodila zdraví ženy. Od té doby byl postup zaveden do lékařské praxe.
Důsledky a komplikace GHA

Žena by měla používat hygienické vložky 2-3 dny po zákroku. Tato potřeba je způsobena skutečností, že zbytky kontrastní látky mohou vytékat z pochvy. Pokud se ve výtoku objeví malé množství krve, neměli byste se tím bát, protože takový jev je variantou normy.
Mírné bolestivé pocity, připomínající ty, které se vyskytnou během příštího menstruačního cyklu, by neměly ženu děsit. Po GHA takové nepohodlí neznamená žádné komplikace.
Pacient by měl být také připraven na to, že během nebo několik hodin po HSG se může objevit kovová chuť v ústech, závratě a zvýšená srdeční frekvence. Toto je normální reakce těla na podání kontrastní látky.
Žena by neměla navštěvovat saunu nebo lázeňský dům, stejně jako horkou koupel po dobu 3-4 dnů po absolvování GHA.
Pokud se vaše tělesná teplota zvýší, silně krvácí nebo máte silné bolesti v podbřišku, měli byste být znepokojeni a okamžitě vyhledat lékařskou pomoc.
Rozsáhlá ztráta krve, infekce, perforace dělohy a vejcovodů během zákroku GHA jsou v moderní gynekologické praxi výjimečně výjimečné.
Žena by neměla otěhotnět další 3 měsíce. Pro ochranu použijte kondom.
Postup je zpravidla dobře snášen, ale pouze za podmínky, že jeho příprava proběhla vysoce kvalitně: zánětlivé procesy byly detekovány včas, neexistují žádné další kontraindikace pro GHA.
Hodnocení výsledků

Lékař by měl interpretovat výsledky na základě získaných snímků.
Známky různých onemocnění na rentgenovém snímku jsou následující:
- Znatelná asymetrie dělohy - diagnóza je „jednorohá děloha“.
- Prodloužený děložní čípek a výrazné zmenšení objemu jeho dutiny je diagnóza „infantilní dělohy“.
- Krátké, dlouhé nebo asymetrické vejcovody - diagnóza je „vrozená obstrukce vejcovodů“.
- Přítomnost expanze podobné baňce v tubách je možnou diagnózou „adhezí vejcovodů“nebo „saktosalpinxu“nebo kombinací těchto dvou diagnóz.
- Přítomnost světlých oblastí v tubách - „adheze vejcovodů“.
- Tvar vejcovodů, připomínající tvar kuřáckých dýmek, přítomnost rozšíření v podobě baňky, snížení objemu děložní dutiny - diagnóza "genitální tuberkulózy".
- Nerovné obrysy dělohy, identifikace defektů oválného nebo jiného tvaru - diagnóza "polypů dělohy" nebo "hyperplazie endometria".
Samozřejmě byly uvedeny pouze nejzřetelnější a nejběžnější příznaky určitých nemocí. Konečnou diagnózu může provést pouze ošetřující lékař, který vyhodnotí celý komplex výsledků získaných v průběhu různých studií.
Nevýhody GHA
Nevýhody postupu zahrnují následující body:
- Ženská dávka záření, i když malá.
- Pravděpodobnost alergické reakce na podanou kontrastní látku. Obzvláště opatrné by měly být ženy s bronchiálním astmatem v anamnéze i alergičtí pacienti.
- Existuje riziko mechanického poškození epiteliální vrstvy dělohy, což vede ke vzniku krvavého výtoku.
Výhody GHA
Kromě toho, že RTG GHA je vysoce informativní, má další důležitou výhodu. Faktem je, že hysterosalpingografie není jen diagnostickou, ale také terapeutickou metodou ovlivňování ženského těla. Bylo zjištěno, že přibližně 20% žen trpících neplodností po absolvování GHA úspěšně otěhotní.
Lékaři vysvětlují tuto skutečnost tím, že během zákroku je možné zlepšit průchodnost vejcovodů, protože injikované látky je „umývají“a eliminují tak malé adheze.

Autorka článku: Lapikova Valentina Vladimirovna | Gynekolog, reprodukční lékař
Vzdělání: Diplom v oboru porodnictví a gynekologie obdržel na Ruské státní lékařské univerzitě Federální agentury pro zdravotní péči a sociální rozvoj (2010). V roce 2013 absolvoval postgraduální studium na N. N. N. I. Pirogova.
Doporučená:
Překážka Vejcovodů, Co Dělat? Příznaky A Léčba

Překážka vejcovodů, co dělatTo, zda žena může otěhotnět, je přímo ovlivněno průchodností jejích vejcovodů: ať už úplnou nebo částečnou. Záleží také na tom, zda jedna nebo obě trubky vykazují známky ucpání.Úplné ucpání trubiček znemožňuje vejci vstoupit do dělohy, protože lumen je uzavřen. V takové situaci nebude žena schopná poča
Léčba Obstrukce Vejcovodů - 5 Nejúčinnějších Lidových Léků

Léčba obstrukce vejcovodů lidovými prostředkyEfektivní léčba vejcovodůDiagnóza neplodnosti zní jako věta pro ženu. Statistiky naznačují, že v posledních letech je stále více spermatických párů, které nedokáží počat dítě přirozeně. S neplodností se samozřejmě se
Ultrazvuk Na Průchodnost Vejcovodů - Proč A Jak Se Provádí?

Ultrazvuk pro průchodnost vejcovodůUltrazvukové vyšetření je moderní diagnostická metoda, která je široce používána. Je absolutně bezbolestný, poskytuje maximální informace o stavu pacienta a je k dispozici také pro dirigování téměř v jakémkoli předmětu Ruské federace.Ultrazvuk vejcovodů a va
Odstranění Vejcovodu: Jaká Je Hrozba? Indikace, Komplikace A Důsledky

Odstranění vejcovodu: jaká je hrozba?Odstranění vejcovodu je operace prováděná mnoha ženami v různém věku. Někdy lékaři musí řezat jednu a někdy dvě trubičky najednou. Statistiky naznačují, že 3 až 12% žen prochází procesem odstranění příloh.Obecný stav těla podle někte
Laparoskopie Vejcovodů: Typy, Indikace A Kontraindikace

Laparoskopie vejcovodů: indikace a kontraindikaceLaparoskopie je inovativní technika diagnostiky a léčby vnitřních orgánů umístěných v břišní dutině a malé pánvi. Procedura se provádí pomocí endoskopického zařízení - laparoskopu. Aby lékař získal přístu